TL;DR:
- Menopauza crește semnificativ hipertensiunea arterială și riscurile cardiovasculare din cauza scăderii estrogenului. Pierderea hormonului protejează vasele de sânge și menține echilibrul metabolic, iar deteriorarea acestor mecanisme duce la probleme grave de inimă. Prevenția activă și evaluarea personalizată sunt esențiale pentru sănătatea cardiovasculară a femeilor la menopauză.
Multe femei știu că menopauza aduce bufeuri, tulburări de somn și schimbări de dispoziție. Puțin știu, însă, că hipertensiunea arterială se dublează după menopauză față de perioada premenopauză. Inima devine brusc mai vulnerabilă, chiar și la femei care au avut un stil de viață sănătos. De ce se întâmplă asta? Ce mecanisme biologice transformă o perioadă normală a vieții într-un factor de risc cardiac major? Acest ghid explică clar cauzele hormonale și metabolice, semnalele de avertizare, riscurile specifice și opțiunile de protecție disponibile femeilor de 45 până la 60 de ani.
Cuprins
- Legătura între menopauză și riscul cardiovascular: explicația hormonală
- Sindromul metabolic: cum afectează depunerea de grăsime riscul cardiac
- Bufeurile și alte simptome vasomotorii: semnale de alarmă pentru inimă
- Riscuri suplimentare: menopauza precoce, chirurgicală și factori personali
- Terapia hormonală: avantaje, riscuri și controverse
- De ce prevenția activă bate soluțiile de moment la menopauză
- Partener în sănătatea ta la menopauză: servicii integrate
- Întrebări frecvente
Concluzii Principale
| Punct | Detalii |
|---|---|
| Menopauza și hormonii | Scăderea estrogenului după menopauză crește semnificativ riscul de probleme cardiace. |
| Semne de avertizare | Bufeurile frecvente și tensiunea crescută pot indica risc cardiac și necesită evaluare medicală. |
| Sindrom metabolic | La menopauză, crește frecvența sindromului metabolic, favorizând diabetul și obezitatea abdominală. |
| Prevenția | Consultul medical interdisciplinar și adaptarea stilului de viață reduc riscurile cardiovasculare. |
Legătura între menopauză și riscul cardiovascular: explicația hormonală
Estrogenul nu este doar hormonul reproducerii feminine. Joacă un rol activ în protejarea inimii și a vaselor de sânge. Menține pereții arteriali flexibili, susține niveluri sănătoase de colesterol și reduce inflamația vasculară. Când producția de estrogen scade brusc la menopauză, toate aceste mecanisme protectoare slăbesc simultan.
Efectele concrete ale scăderii estrogenului asupra sistemului cardiovascular includ:
- Creșterea colesterolului LDL (cel „rău") și scăderea HDL (cel „bun"), ceea ce accelerează depunerea de plăci în artere
- Rigidizarea arterelor, care face ca inima să pompeze mai intens pentru a menține circulația normală
- Activarea sistemului renină-angiotensină, un mecanism hormonal care reglează tensiunea arterială și care, fără frâna estrogenului, devine hiperactivat
- Creșterea inflamației sistemice, un factor de risc independent pentru boli coronariene
Rigiditatea vasculară și activarea sistemului renină-angiotensină explică direct de ce tensiunea arterială crește atât de frecvent după menopauză. Nu e vorba de vârstă ca atare, ci de absența unui protector hormonal esențial.
Sfat profesional: Dacă nu ți-ai măsurat tensiunea arterială în ultimele 6 luni și ești la menopauză, programează o consultație imediat. Hipertensiunea poate fi silențioasă luni sau chiar ani înainte să apară simptome vizibile. Înțelegerea impactului hormonal la menopauză este primul pas spre protecție activă.
Sindromul metabolic: cum afectează depunerea de grăsime riscul cardiac
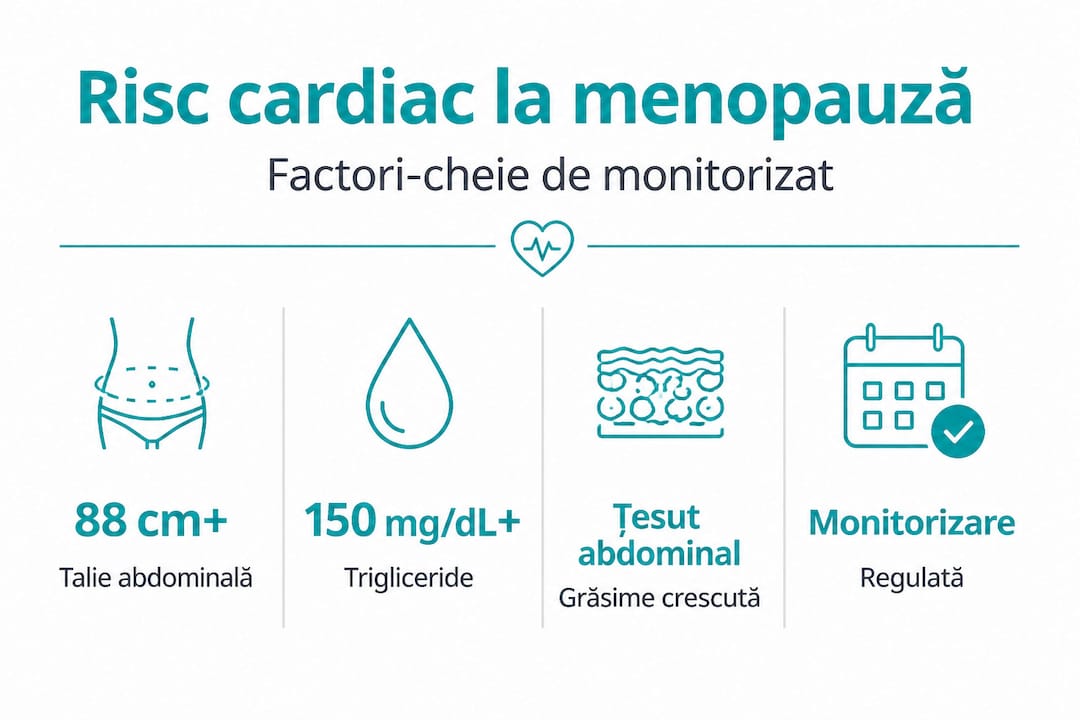
Sindromul metabolic este o combinație de factori care împreună cresc foarte mult riscul de boli cardiovasculare și diabet. La menopauză, riscul de a dezvolta acest sindrom crește semnificativ, în principal din cauza modificărilor hormonale care influențează modul în care corpul distribuie și procesează grăsimile.
Elementele care definesc sindromul metabolic sunt evaluate clinic prin:
| Indicator | Prag de risc la femei |
|---|---|
| Circumferința taliei | Peste 88 cm |
| Trigliceride | Peste 150 mg/dL |
| Colesterol HDL | Sub 50 mg/dL |
| Tensiunea arterială | Peste 130/85 mmHg |
| Glicemia à jeun | Peste 100 mg/dL |
Depunerea abdominală de grăsime este caracteristica principală a sindromului metabolic la menopauză. Estrogenul favoriza distribuția grăsimii spre șolduri și coapse, zone mai puțin periculoase cardiac. Fără estrogen, grăsimea se acumulează preferențial în zona abdominală, aproape de organele vitale. Această grăsime viscerală eliberează substanțe inflamatorii direct în circulația portală, afectând ficatul și amplificând riscul cardiovascular.

Rezistența la insulină apare frecvent în paralel. Celulele răspund tot mai slab la semnalele insulinei, glicemia crește progresiv și riscul de diabet de tip 2 se amplifică. Diabetul, la rândul lui, este un factor de risc cardiovascular independent și puternic. Practic, o femeie cu sindrom metabolic complet are un risc de până la trei ori mai mare de infarct sau accident vascular față de una fără acești factori.
Iată ce semnale trebuie să urmărești:
- Creșterea rapidă în greutate în zona abdominală, fără modificări majore ale dietei
- Oboseală persistentă după mese, mai ales cele bogate în carbohidrați
- Glicemie la limită sau în creștere la analizele de rutină
- Tensiune care „a crescut un pic" față de valorile anterioare
Monitorizarea endocrinologică regulată permite detectarea precoce a acestor modificări și intervenția înainte ca sindromul metabolic să se instaleze complet.
Bufeurile și alte simptome vasomotorii: semnale de alarmă pentru inimă
Bufeurile sunt senzații bruște de căldură intensă, adesea însoțite de transpirație abundentă și palpitații. Durează de regulă între 1 și 5 minute și pot apărea de mai multe ori pe zi sau noaptea, perturbând somnul. Sunt cauzate de instabilitatea termoreglării, ca efect direct al fluctuațiilor de estrogen asupra hipotalamusului.
Femeile cu bufeuri frecvente au o funcție endotelială (capacitatea vaselor de sânge de a se dilata corespunzător) semnificativ mai scăzută față de cele fără bufeuri, chiar controlând alți factori de risc.
Relația dintre bufeuri și sănătatea inimii este mai profundă decât pare. Bufeurile frecvente cresc riscul de evenimente cardiace majore cu 70% față de femeile fără bufeuri severe. Această asociere se explică prin disfuncția endotelială: vasele de sânge reacționează anormal la stimuli, se dilată insuficient și favorizează formarea plăcilor aterosclerotice.
Semnale care ar trebui să determine o evaluare cardiologică urgentă:
- Bufeuri care apar de mai mult de 10 ori pe zi
- Palpitații sau ritm cardiac neregulat în timpul bufeurilor
- Dureri sau presiune toracică asociate episoadelor de căldură
- Amețeli sau senzație de leșin în timpul sau după bufeu
- Insomnie cronică din cauza bufeurilor nocturne, cu oboseală extremă ziua
Sfat profesional: Nu trata bufeurile ca pe un simplu disconfort. Dacă sunt frecvente și intense, cere medicului o evaluare cardiovasculară completă, nu doar un tratament simptomatic. O abordare holistică a simptomelor înseamnă să tratezi cauza, nu doar efectul. Iar prevenția medicală activă reduce semnificativ riscul pe termen lung.
Riscuri suplimentare: menopauza precoce, chirurgicală și factori personali
Nu toate femeile traversează menopauza în același mod și nu toate au același nivel de risc cardiac. Există categorii de femei care necesită o atenție specială și o evaluare mai riguroasă, tocmai pentru că expunerea lor la risc este mai mare și mai prelungită.
Categoriile cu risc cardiovascular crescut la menopauză:
- Femeile cu menopauză precoce (sub 45 de ani), care pierd protecția estrogenului cu ani înainte față de media populației
- Femeile cu menopauză chirurgicală (după îndepărtarea ovarelor), la care scăderea hormonală este bruscă, nu graduală
- Femeile cu istoric de traume psihologice (abuz, pierderi majore, stres cronic), care prezintă o variabilitate redusă a frecvenței cardiace (HRV), indicator al rezistenței mai slabe a inimii la stres
- Femeile cu antecedente familiale de boli cardiovasculare sau diabet
- Femeile fumătoare sau foste fumătoare, la care efectele vasculare ale menopauzei se suprapun cu daunele deja existente
Menopauza precoce sau chirurgicală amplifică semnificativ riscurile cardiace, iar traumele anterioare reduc variabilitatea HRV, crescând predispoziția la hipertensiune arterială și aritmii.
Variabilitatea frecvenței cardiace, sau HRV, reflectă capacitatea sistemului nervos autonom de a regla ritmul inimii în funcție de solicitări. O HRV scăzută înseamnă că inima reacționează rigid la stres, ceea ce crește riscul de hipertensiune și evenimente cardiace. Stresul psihologic cronic, inclusiv cel rezultat din traume nerezolvate, este un factor de risc real, nu doar emoțional. Femeile din aceste categorii ar trebui să includă în planul lor de sănătate și consultul cardiologic preventiv de rutină, nu doar în caz de simptome evidente.
Terapia hormonală: avantaje, riscuri și controverse
Terapia hormonală de substituție (THS) este unul dintre cele mai discutate subiecte în medicina menopauzei. Datele actuale sunt mai nuanțate decât titlurile din presă lasă să se înțeleagă. Riscul sau beneficiul cardiac depinde decisiv de tipul de terapie, momentul inițierii și caracteristicile individuale ale pacientei.
| Tip de terapie | Impact cardiovascular | Observații |
|---|---|---|
| Estrogen oral sintetic | Risc crescut | Mai ales la femei peste 60 ani sau la mult timp după menopauză |
| Estrogen transdermic low-dose | Risc mai mic | Nu crește riscul trombotic semnificativ |
| Progesteron sintetic (progestine) | Risc posibil crescut | Depinde de tipul de progestativ |
| Progesteron micronizat natural | Profil mai sigur | Preferat față de progestine sintetice |
| Combinat transdermic + progesteron micronizat | Cel mai bun profil de risc | Dacă este inițiat în primii 10 ani după menopauză |
Terapia hormonală orală sintetică crește riscul cardiovascular la femeile cu menopauză tardivă sau cu factori de risc preexistenți. Varianta transdermică în doze mici, asociată cu progesteron micronizat, are un profil de risc mai favorabil atunci când este inițiată precoce, în fereastra terapeutică optimă: primii 10 ani de la instalarea menopauzei sau înainte de 60 de ani.
Mituri frecvente despre terapia hormonală și inimă:
- Mit: Terapia hormonală protejează inima la toate femeile. Realitate: Beneficiul cardiac apare doar la inițierea precoce și nu la toate tipurile de terapie.
- Mit: Toate formele de THS sunt la fel de riscante. Realitate: Există diferențe importante între oral și transdermic, între progesteron natural și sintetic.
- Mit: Dacă nu ai simptome, nu ai nevoie de THS. Realitate: Evaluarea se face individual, nu pe baza simptomelor vizibile.
Sfat profesional: Decizia privind terapia hormonală trebuie luată împreună cu medicul specialist, nu pe baza experiențelor altor femei sau a informațiilor din online. Un consult endocrinologic dedicat menopauzei îți oferă o evaluare personalizată a raportului risc-beneficiu. De asemenea, sfaturile cardiace specifice femeilor la menopauză completează tabloul clinic necesar unei decizii corecte.
De ce prevenția activă bate soluțiile de moment la menopauză
Există o tendință des întâlnită în practica medicală: pacientele vin la consultație după ce simptomele devin insuportabile, nu înainte. La menopauză, această abordare poate costa ani de sănătate cardiacă. Focusul exclusiv pe tratamentul simptomelor, fără o strategie de prevenție, lasă factorii de risc să se acumuleze neobservați.
Experiența clinică arată că cele mai bune rezultate cardiovasculare la menopauză nu vin din alegerea unei „pastile potrivite", ci dintr-un plan care combină mai multe direcții simultan. Controlul greutății corporale reduce direct tensiunea arterială și rezistența la insulină. Exercițiul fizic regulat, chiar și mersul pe jos 30 de minute zilnic, îmbunătățește funcția endotelială și scade inflamația. Alimentația antiinflamatoare, bogată în omega-3, fibre și antioxidanți, contribuie activ la protecția vasculară.
Un alt aspect subestimat este managementul stresului. Stresul cronic menține niveluri ridicate de cortizol, care antagonizează efectele pozitive ale oricărui tratament hormonal. Somnul de calitate, metodele de relaxare și, uneori, sprijinul psihologic sunt componente medicale reale, nu opționale.
Fiecare caz este unic. O femeie cu menopauză la 42 de ani, cu antecedente familiale de infarct, are un profil de risc complet diferit față de una cu menopauză la 52 de ani și fără factori asociați. Tratarea tuturor femeilor la menopauză după aceeași schemă este o greșeală medicală. Prevenția cardiovasculară corectă înseamnă evaluare individuală, nu protocoale generice. Prevenția cardiovasculară la femei trebuie să devină o prioritate activă, nu o reacție tardivă la simptome.
Partener în sănătatea ta la menopauză: servicii integrate
Menopauza nu este o urgență, dar necesită atenție medicală structurată și continuă. O evaluare făcută dintr-o singură perspectivă nu este suficientă: inima, hormonii și metabolismul sunt interconectate, iar o problemă dintr-o zonă o influențează direct pe cealaltă.
La Centrul Medical Platinia din Bistrița, femeile care trec prin menopauză beneficiază de consultații integrate care includ cardiologie, endocrinologie, ginecologie și medicină internă. Echipa medicală construiește un plan personalizat de monitorizare și prevenție, adaptat profilului individual de risc. Consultațiile ginecologice și serviciile de medicină internă sunt coordonate astfel încât fiecare pacientă să primească o imagine completă a stării sale de sănătate, nu răspunsuri parțiale. Nu aștepta simptomele severe. Programează o evaluare preventivă și ia controlul sănătății tale cardiace acum.
Întrebări frecvente
Care este primul semn că apare o problemă cardiacă după menopauză?
Primul semn poate fi creșterea tensiunii arteriale, mai ales dacă apar dureri toracice sau oboseală inexplicabilă, care nu cedează după odihnă. Monitorizarea regulată a tensiunii este esențială în această perioadă.
De ce bufeurile pot semnala risc cardiac?
Bufeurile frecvente indică o funcție slabă a vaselor de sânge și sunt asociate cu risc crescut cu 70% de infarct sau accident vascular, prin mecanismul disfuncției endoteliale.
Ajută terapia hormonală la protejarea inimii?
Terapia hormonală poate reduce unele riscuri dacă este inițiată precoce și în funcție de formulă, dar nu previne bolile cardiace la toate femeile și depinde decisiv de momentul administrării și de tipul ales.
De ce crește riscul de diabet și obezitate la menopauză?
Scăderea estrogenului favorizează acumularea de grăsime abdominală și insulino-rezistența, care împreună cresc riscul de diabet de tip 2 și agravează profilul cardiovascular.
Cine are cel mai mare risc cardiac la menopauză?
Femeile cu menopauză precoce sau chirurgicală și cu factori de risc suplimentari, precum traumele psihologice sau antecedentele familiale, sunt cele mai expuse complicațiilor cardiace pe termen lung.

